Информация о беременности
Материал опубликован:
Обновлён:
Прегравидарная подготовка необходима обоим будущим родителям, поскольку они в равной мере обеспечивают эмбрион генетическим материалом и несут сопоставимую ответственность за здоровое зачатие и рождение здорового ребенка.
Этапы прегравидарной подготовки:
- Определение состояния здоровья будущих родителей и оценка факторов риска:
- сбор анамнеза,
- физикальное обследование,
- лабораторный скрининг.
- Профилактические мероприятия:
- планирование беременности,
- коррекция образа жизни (питания, веса, физической активности), отказ от вредных привычек,
- дотация витаминов и микроэлементов.
- Дополнительные лечебно-профилактические мероприятия у женщин с отягощенным акушерско-гинекологическим анамнезом и экстрагенитальными заболеваниями.
БАЗОВЫЙ ОБЪЕМ ПЕРВИЧНОГО ОБСЛЕДОВАНИЯ
Сбор анамнеза
- перенесенные ранее заболевания, травмы или операции,
- наличие хронических заболеваний,
- наличие наследственных заболеваний,
- воздействие экологических факторов (радиация, химические агенты),
- условия труда и риски, связанные с профессиональной деятельностью,
- бытовые условия, образ жизни,
- особенности пищевого поведения,
- приверженность вредным привычкам,
- прием медикаментов, противопоказанных беременным, аллергические реакции,
- семейный анамнез: заболевания с наследственной предрасположенностью (инсульт, инфаркт, артериальная гипертензия, онкологические заболевания, эндокринопатии).
Cбор репродуктивного анамнеза женщины:
- Менструальная функция: возраст менархе, длительность менструального цикла, регулярность и болезненность менструаций, обильность кровопотери;
- Возраст начала половой жизни, сексуальная активность, количество половых партнеров и их смена за последние 6 мес, применяемые методы контрацепции (вид, длительность);
- Акушерский анамнез: число и исход предыдущих беременностей, рождение детей с ВПР, антенатальная гибель плода, эктопическая беременность, использование вспомогательных репродуктивных технологий (ВРТ), осложнения предыдущих беременностей;
- Наличие бесплодия: отсутствие беременности в течение 1 года при регулярной половой жизни без использования методов предохранения от беременности до возраста женщины 35 лет или 6 мес – старше 35 лет; невынашивания беременности;
- Оперативные вмешательства на органах брюшной полости и малого таза, указания на осложнения после абортов и родов;
- Воспалительные заболевания органов малого таза (ВЗОМТ), инфекции, передаваемые половым путем (ИППП).
Осмотр и физикальное обследование женщины.
- Измерение роста, индекса массы тела (ИМТ), артериального давления (АД), частоты дыхательных движений, частоты сердечных сокращений;
- Общее физикальное обследование органов дыхания, кровообращения, пищеварения, мочевыводящей системы, опорно-двигательного аппарата, молочных желез;
- Гинекологический осмотр: влагалищное исследование при помощи зеркал со взятием мазков, бимануальное влагалищное исследование.
Лабораторное и инструментальное обследование.
- Клинический анализ крови;
- Определение группы крови и резус-фактора (при отрицательном резус-факторе женщины необходимо уточнить резус-принадлежность партнера);
- Определение сывороточных антител (АТ) к бледной трепонеме, вирусу иммунодефицита человека (ВИЧ), выявление HBsAg, HCVAg Рутинный скрининг на вирус цитомегалии, простого герпеса и токсоплазму не проводится;
- Определение уровня глюкозы в плазме венозной крови (верхняя граница нормы 5,1 ммоль/л);
- Определение специфических IgG к вирусам кори и ветряной оспы (желательно);
- Общий анализ мочи;
- Исследование отделяемого женских половых органов на ИППП методом ПЦР (качественное исследование) для определения Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycoplasma genitalium;
- Цитологическое исследование мазков с шейки матки;
- Трансвагинальное ультразвуковое исследование органов малого таза;
- УЗИ молочных желез/маммография (5–11-й день цикла).
БАЗОВЫЙ ОБЪЕМ ПРОФИЛАКТИЧЕСКИХ МЕРОПРИЯТИЙ
- Артериальное давление (АД). Регулярное измерение АД позволяет выявить женщин с артериальной гипертензией и включить их в группу риска осложнений беременности: преэклампсии, преждевременной отслойки плаценты, преждевременных родов;
- Модификация образа жизни (питания, веса, физической активности);
- Соблюдение режима дня, умеренные физические нагрузки, исключение стрессов и сбалансированный режим питания являются наиболее важными аспектами эффективности прегравидарной подготовки;
- Ожирение (ИМТ >30 кг/м2), как и недостаточная масса тела (ИМТ <18 кг/м2), ассоциировано со снижением фертильности и осложненным течением беременности. У женщин с ожирением рекомендовано снижение массы тела путем коррекции питания, увеличения физической нагрузки и медикаментозной терапии;
- Недостаточное питание вызывает дефицит витаминов, электролитов, приводит к сердечнососудистым и желудочно-кишечным заболеваниям, а также ассоциировано с высоким перинатальным риском (недоношенность, низкий вес при рождении, микроцефалия), поэтому перед планированием беременности женщинам с низким ИМТ необходимо повышение веса до достижения ИМТ ≥19 кг/м2 и более;
- Следует обсудить с обоими будущими родителями негативное влияние табакокурения (в том числе пассивного вдыхания табачного дыма), злоупотребления алкоголем, употребления наркотических средств на сперматогенез, оогенез, возможность зачатия, вынашивание и исход беременности;
- Прегравидарная вакцинация
Если пациентка до наступления беременности серонегативна в отношении вируса кори, краснухи и ветряной оспы (отсутствуют специфические IgG), то не менее чем за 3 мес до зачатия необходимо провести вакцинацию; - Профилактика резус-конфликта
Резус-конфликт возникает при беременности резусотрицательной матери резус-положительным плодом, зачатым от резус-положительного мужчины; - Прием витаминов и микроэлементов
Прием фолатов. Всем женщинам, планирующим беременность, обязателен прием фолиевой кислоты в суточной дозе 400–800 мкг не менее чем за 1 мес до наступления беременности и на протяжении I триместра. Дефицит фолатов вызывает нарушение эмбриогенеза и формирование ВПР у плода. Мужчинам в период планирования зачатия ребенка, так же как и будущей матери, рекомендовано принимать профилактическую дозу фолиевой кислоты.

Нормальная беременность это одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41 недель, протекающая без акушерских и перинатальных осложнений.
Нормальная беременность диагностируется при визуализации одного жизнеспособного эмбриона/плода (определяется сердцебиение эмбриона/плода) без пороков развития в полости матки при ультразвуковом исследовании (УЗИ) органов малого таза и плода.
Жалобы, характерные для нормальной беременности:
1) Тошнота и рвота наблюдаются в каждой 3-й беременности. В 90% случаев тошнота и рвота беременных являются физиологическим признаком беременности, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход (1,2).
2) Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
3) Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота). Или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
4) Изжога (гастроэзофагеальная рефлюксная болезнь) во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности (3–5). Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
5) Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации. Причинами развития запоров при беременности являются повышение концентрации прогестерона, снижение концентрации мотилина и изменение кровоснабжения и нейрогуморальной регуляции работы кишечника.
Примерно 8-10% женщин заболевают геморроем во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
6) Варикозная болезнь развивается у 20-40% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ.
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
7) Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у 47-60% боль впервые возникает на 5-7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина.
Распространенность боли в лобке во время беременности составляет 0,03-3%, и возникает, как правило, на поздних сроках беременности.
8) Синдром запястного канала (карпальный туннельный синдром) во время беременности возникает в 21-62% случаев в результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
- потреблять пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна избегать использования пластиковых бутылок и посуды, особенно при термической обработке в ней пищи и жидкости, из-за содержащегося в ней токсиканта бисфенола А;
- ограничить потребление рыбы, богатой метилртутью (например, тунец);
- снизить потребление пищи, богатой витамином А (говяжей, куриной, утиной печени и продуктов из нее);
- ограничить потребление кофеина менее 300 мг/сутки (1,5 чашки эспрессо по 200 мл или 2 чашки капучино/лате/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл);
- избегать употребления в пищу непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу,
Беременной пациентке с жалобами на тошноту и рвоту должны быть даны рекомендации по соблюдению диеты. Диета включает: дробное питание, малыми порциями, исключение из рациона жирных, жареных блюд, шоколада, острых блюд, газированных напитков, кофе, крепкого чая.
Беременной пациентке с жалобами на изжогу должны быть даны рекомендации по избеганию положений тела, способствующих возникновению изжоги; соблюдению диеты; ношению свободной одежды, не давящей на область желудка. Диета включает: дробное питание, малыми порциями, исключение из рациона жирных, жареных блюд, шоколада, острых блюд, газированных напитков, кофе, крепкого чая.
Беременной пациентке с жалобами на запоры и геморрой во время беременности должны быть даны рекомендации по увеличению двигательной активности и рациону питания. В рацион питания включают добавление к пище пищевых волокон.

Боль внизу живота любого характера
Любая боль внизу живота: тянущая, ноющая, острая, схваткообразная, спазмы – это тревожный сигнал. Обязательно необходим осмотр врача и определение причины боли.
Кровяные выделения из половых путей
Подобные выделения, даже, если они очень скудные (коричневатого или розоватого цвета) могут быть признаком угрозы прерывания беременности или других опасных осложнений беременности. На поздних сроках это может быть симптомом отслойки плаценты Необходимо обратиться как можно скорее для осмотра врачом акушером-гинекологом, который проведет осмотр, при необходимости УЗИ и определяет причину, по которой появились такие симптомы.
Появление водянистых выделений
Такие выделения можно рассматривать как подтекание или даже излитие околоплодных вод. Если беременность доношенная и было диагностировано излитие, то роды могут произойти в ближайшие сутки. Поэтому такой симптом – повод для посещения врача акушера-гинеколога.
Слабое шевеление плода
Если заметили снижение активности плода (менее 10 движений плода в сутки) или, наоборот, очень бурное шевеление, это повод обратиться к врачу для установления причины изменения активности плода. При обращении врач акушер-гинеколог проводит тщательный осмотр, оценивает сердцебиение плода, при необходимости назначает дополнительную диагностику.
Обморок, сильная головная боль, отеки, повышение артериального давления, мелькание «мушек» перед глазами, судороги рук или ног.
Перечисленные симптомы, особенно появившиеся внезапно, могут признаком грозного осложнения беременности – преэклампсии. Необходим срочный осмотр врача акушера-гинеколога и госпитализация для лечения в стационар.
Важно помнить! При повышении температуры тела и появлении симптомов вирусной инфекции (кашель, насморк) следует вызвать участкового врача-терапевта на дом.
Первое посещение беременной врача акушера-гинеколога

О том, каких обследований ожидать беременным, зачем сдается тот или иной анализ, сегодня нашим читательницам рассказывает врач-акушер ТОГБУЗ «Ржаксинской ЦРБ» Куликова Н.Д.
Действительно, уже в первое ваше посещение женской консультации врач акушер-гинеколог выпишет вам целый ворох направлений на всевозможные исследования. И хотя каждое исследование имеет определенную цель, сущность всех заключается в том, чтобы обеспечить вам и еще нерожденному малышу наилучшую опеку в течение всей беременности. А теперь расскажем вам о наиболее распространенных анализах и исследованиях и их целях.
Исследование: определение группы крови, резус-фактора (берется из вены). Цель: делается на случай необходимости переливания крови.
Исследование: клинический анализ крови (из пальца, натощак). Цель: для определения форменных элементов крови.
Благодаря ему, например, врач сможет определить, страдаете ли вы анемией - малокровием.
Исследование: анализ крови на сахар (из пальца, натощак). Цель: повышение уровня сахара в крови помогает выявить такое заболевание, как сахарный диабет.
Исследование: протромбиновый индекс (из пальца, натощак). Цель: характеризует способность крови к свертыванию.
Исследование: общий анализ мочи. Цель: для исключения почечной патологии.
Исследование: мазок из влагалища на флору. Цель: помогает выявить такие заболевания, как гонорея, трихомонадный кольпит, кандидоз, и вовремя начать лечение.
Исследование: реакция Вассермана (из вены, лучше натощак). Цель: исключение заражения сифилисом.
Исследование: на СПИД (из вены). Цель: исключение заболевания. Вирус может проникнуть в плод. Этот же анализ необходимо сдать отцу бедующего ребенка.
Исследование: анализ крови на наличие вируса воспаления печени типа В (из вены). Цель: для выявления воспаления, чтобы начать лечение матери еще до родов, а ребенка - сразу же после рождения.
Исследование: на наличие хламидиоза (мазки с шейки матки, уретры, ануса). Цель: в случае обнаружения хламидиоза мать следует лечить, чтобы предупредить заражение новорожденного.
Исследование: цитологический мазок. Цель: для исключения онкологического заболевания шейки матки.
Но и это еще не все. Как только будут готовы результаты этих анализов, вам выдадут направления к окулисту, кардиологу, стоматологу, а к другим специалистам врач может направить вас по собственному усмотрению.
Итак, начнем с окулиста. Он определит, не страдаете ли вы какими-либо заболеваниями глаз, из-за которых вам может быть противопоказано рожать самостоятельно, например миопией. Кроме того, в результате гормонального дисбаланса в организме беременной вполне возможно временное ухудшение зрения, и за этим тоже нужно следить.
Осмотр терапевта, чтобы исключить заболевание легких, сердца и т.д.
И наконец, стоматолог: полость рта должна быть полностью санирована, то есть абсолютно здорова. Во-первых, зубная инфекция распространяется очень быстро, а во-вторых, во время беременности происходит некоторое "вымывание" кальция из организма матери и, если не следовать рекомендациям врача-стоматолога, можно в прямом смысле слова остаться без зубов.
При сроках беременности 11-14 недель и 19-20 недель беременная направляется на УЗИ плода в перинатальный центр Тамбовской областной детской больницы. Кроме УЗИ плода в 11-14 недель проводится забор крови у беременной на патологию развития плода. УЗИ в сроках 11-14 и 19-20 недель рекомендуется именно только в перинатальном центре, т.к. врачи УЗИ кабинетов ПЦ имеют самый большой опыт по диагностике пороков у плода.
В конце беременности в сроке 32-34 рекомендуется еще одно УЗИ плода. Кроме того, во время каждого вашего визита в женскую консультацию у вас также будут проверять вес, осматривать живот, измерять артериальное давление, прослушивать сердцебиение плода.
Беременная получает советы по питанию, режиму, в случае необходимости советы по лечению.
Приходите, обращайтесь. Мы ответим на все ваши вопросы.

При постановке на учет каждой беременной назначается обследование, которое важно пройти до 12 недель. Своевременное обследование позволит вовремя предотвратить осложнения беременности.
Обследование по протоколу «Нормальная беременность»
| Наименование исследования | 1 триместр | 2 триместр | 3 триместр |
| Направление на исследование уровня антител классов M, G к ВИЧ-1/2 и антигена p24 в крови | 1 визит | Однократно | |
| Направление на определение антител к поверхностному антигену (HBsAg) вируса гепатита В в крови или определение антигена (HbsAg) вируса гепатита В в крови | Однократно при 1-м визите | Однократно | |
| Направление на определение
суммарных антител классов М и G к вирусу гепатита С в крови |
Однократно при 1-м визите | Однократно | |
| Направление на определение антител к бледной трепонеме в крови | Однократно при 1-м визите | Однократно | |
| Направление на определение антител класса G и класса M к вирусу краснухи в крови | Однократно при 1-м визите | ||
| Направление на определение антигена стрептококка группы В в отделяемом цервикального канала | Однократно 35-37 | ||
| Направление на микроскопическое исследование влагалищных мазков | Однократно при 1-м визите | Однократно | |
| Направление на микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены | Однократно при 1-м визите | ||
| Направление на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) | Однократно при 1-м визите | ||
| Направление на определение антирезусных антител у резус- отрицательных женщин | 1 визит | 18-20 нед | 28 нед |
| Направление на проведение общего (клинического) анализа крови | Однократно при 1-м визите | Однократно | |
| Направление на проведение биохимического анализа крови(АЛТ,АСТ, общ белок, билирубин общ и прям мочевиа,креатинин, глюкоза | Однократно при 1-м визите | Однократно | |
| Направление на определение нарушения углеводного обмена (определение уровня глюкозы или гликированного гемоглобина (HbA1c) в венозной крови) натощак | Однократно при 1-м визите | ||
| Направление на проведение ПГТТ | Однократно при 1-м визите в группе высокого риска ГСД, если нет нарушения углеводного обмена | Однократно при 1-м визите в случае 1-го визита во 2-м триметре в группе высокого риска ГСД если нет нарушения углеводного обмена, или в 24-28 недель в группе низкого риска ГСД, если нет нарушения углеводного обмена | |
| Направление на проведение коагулограммы(АЧТВ, фибриноген, ПВ) | Однократно при 1-м визите | ||
| Направление на исследование уровня ТТГ | Однократно при 1-м визите | ||
| Направление на проведение общего (клинического) анализа мочи | |||
| Направление на проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала) | При 1-м визите на любом сроке беременности, если с момента последнего исследования прошло более 3-х лет при отрицательном ВПЧ-статусе и нормальных данных предыдущих цитологических исследований (NILM), или если с момента последнего исследования прошло более 1 года при положительном или неизвестном ВПЧ-статусе, или хотя бы одном патологическом предыдущем цитологическом исследовании (ASCUS, LSIL, HSIL) вне зависимости от проведения терапии в анамнезе | ||
| Направление на пренатальный биохимический скрининг | В 11-13 недель: РАРР-А и β- субъединица ХГЧ | ||
Лабораторные методы обследования
- Рекомендовано направлять беременную пациентку на исследование уровня антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека-1/2 (далее – ВИЧ) и антигена p24 (Human immunodeficiency virus HIV 1/2 + Agp24) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение антител к поверхностному антигену (HBsAg) вируса гепатита B (Hepatitis B virus) в крови или определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение суммарных антител классов M и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита C (Hepatitis C virus) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение антител класса G (IgG) и класса M (IgM) к вирусу краснухи (Rubella virus) в крови однократно при 1-м визите в 1-м или 2-м триместрах беременности.
- Рекомендовано направлять беременную пациентку на определение антигена стрептококка группы B (S. agalactiae) в отделяемом цервикального канала в 35-37 недель беременности.
- Рекомендовано направлять беременную пациентку на микроскопическое исследование влагалищных мазков при 1-м визите и в 3-м триместре беременности, включая микроскопическое исследование отделяемого женских половых органов на гонококк (Neisseria gonorrhoeae), микроскопическое исследование отделяемого женских половых органов на трихомонады (Trichomonas vaginalis), микроскопическое исследование влагалищного отделяемого на дрожжевые грибы.
- Рекомендовано направлять беременную пациентку на микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены однократно на выявление бессимптомной бактериурии при 1-м визите.
- Рекомендовано направлять беременную пациентку на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) однократно при 1-м визите.
- Рекомендовано направлять резус-отрицательную беременную пациентку на определение антирезусных антител при 1-м визите, затем при отсутствии антител в 18-20 недель беременности и в 28 недель беременности.
- Рекомендовано направлять беременную пациентку на проведение общего (клинического) анализа крови при 1-м визите, во 2-м и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на проведение биохимического общетерапевтического анализа крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение нарушения углеводного обмена при 1-м визите и в 24-26 недель беременности.
- Рекомендовано направлять беременную пациентку на проведение перорального глюкозотолерантного теста (ПГТТ) с 75 г глюкозы в 24-28 недель беременности, в случае если у нее не было выявлено нарушение углеводного обмена.
- Рекомендовано направлять беременную пациентку на проведение коагулограммы (ориентировочного исследования системы гемостаза) при 1-м визите и перед родами.
- Рекомендовано направлять беременную пациентку на исследование уровня тиреотропного гормона (ТТГ) в крови однократно при 1-м визите.
- Рекомендовано направлять беременную пациентку на проведение общего (клинического) анализа мочи при 1-м визите, во 2-м и в 3-м триместре беременности.
- Рекомендовано после 22 недель беременности во время каждого визита беременной пациентки определять белок в моче.
- Рекомендовано направлять беременную пациентку на проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала) при 1-м визите во время беременности.
Инструментальные диагностические исследования
- Рекомендовано направлять беременную пациентку на проведение УЗИ плода при сроке беременности 11-13 недель 19-21 неделя и 30-34 недели.
- Рекомендовано направлять беременную пациентку на проведение кардиотокографии (КТГ) плода с 33 недель беременности с кратностью 1 раз в 2 недели.
Беременной пациентке с жалобами на изжогу при отсутствии эффекта от соблюдения диеты и образа жизни рекомендовано назначить препараты с антацидным действием.
Беременной пациентке с жалобами на геморрой при отсутствии эффекта от соблюдения режима профилактики запоров рекомендовано назначить антигеморроидальные средства в виде ректальных свечей или кремов, разрешенных к применению во время беременности, а также пероральный прием лекарственных препаратов.
Беременной пациентке при выявлении бессимптомной бактериурии рекомендовано назначить пероральный курс антибактериальной терапии.
Назначение витаминов и пищевых добавок
Беременной пациентке рекомендовано назначить:
- прием фолиевой кислоты на протяжении первых 12 недель беременности в дозе 400 мкг в день;
- прием препаратов йода (калия йодида) на протяжении всей беременности в дозе 200 мкг в сутки;
- беременной пациентке группы высокого риска преэклампсии при низком потреблении кальция (менее 600 мг/день) рекомендовано назначить пероральный прием препаратов кальция на протяжении всей беременности в дозе 1 г/день;
- пациентке группы высокого риска гиповитаминоза витамина D рекомендовано назначить пероральный прием витамина D. Комбинация производных витаминов D на протяжении всей беременности в дозе 10 мкг (400 МЕ);
- пациентке группы высокого риска авитаминоза может быть рекомендован пероральный прием поливитаминов на протяжении всей беременности, группы низкого риска авитаминоза не рекомендовано рутинно назначать прием поливитаминов;
- курящей беременной пациентке может быть рекомендован прием Омега-3 полиненасыщенных жирных кислот, так как это снижает риск спонтанных преждевременных родов и рождения маловесных детей.
Беременной пациентке должны быть даны рекомендации:
- по прибавке массы тела в зависимости от исходного . Как избыточная, так и недостаточная прибавка массы тела во время беременности ассоциирована с акушерскими и перинатальными осложнениями;
- по отказу от работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время ;
- по отказу от работы, связанной с воздействием рентгеновского излучения;
- по умеренной физической нагрузке (20-30 минут в день);
- по избеганию физических упражнений, которые могут привести к травме живота, падениям, стрессу (например, контактные виды спорта, такие как борьба, виды спорта с ракеткой и мячом, подводные погружения;
- по воздержанию от половой жизни с нарушением микрофлоры влагалища до восстановления микробиоты;
- беременной пациентке, совершающей длительные авиаперелеты, должны быть даны рекомендации по профилактике ТЭО, такие как ходьба по салону самолета, обильное питье, исключение алкоголя и кофеина, и ношение компрессионного трикотажа на время полета;
- по правильному использованию ремня безопасности при путешествии в автомобиле, так как правильное использование ремня безопасности снижает риск потери плода в случае аварий в 2-3 раза;
- по образужизни, направленному на снижение воздействия на организм вредных факторов окружающей среды (поллютантов);
- по отказу от курения;
- по отказу от приема алкоголя во время беременности, особенно в 1-м триместре;
- по правильному питанию.
Вакцинация во время беременности – одна из наиболее эффективных и перспективных стратегий предотвращения заболеваемости и смертности по инфекционным причинам среди беременных женщин и новорождённых детей, находящая всё более широкое применение во всём мире. Вакцинация во время беременности индуцирует образование или повышение уровня специфических материнских антител, которые затем передаются ребёнку и обеспечивают защиту от инфекций в раннем возрасте.
Вакцинация во время беременности неизменно вызывает опасения по поводу безопасности; однако вакцины, которые в настоящее время вводят беременным женщинам, имеют отличные характеристики безопасности. Живые вакцины в настоящее время противопоказаны во время беременности ввиду теоретической возможности передачи живого патогена ребенку.
| Вакцина | Применение во время беременности | Комментарий |
| БЦЖ | Нет | |
| Холера | Нет | Безопасность не доказана |
| Гепатит А | Да, в случае необходимости | Безопасность не доказана |
| Гепатит В | Да, в случае необходимости | |
| Грипп | Да, в случае необходимости – в сезон гриппа | |
| Корь | Нет | |
| Менингококковая инфекция | Да, в случае необходимости | Только в случае высокого риска инфицирования |
| Эпидемический паротит | Нет | |
| Оральная вакцина против полиомиелита | Да, в случае необходимости | |
| Инактивированная вакцина против полиомиелита | Да, в случае необходимости | Обычно не назначается |
| Бешенство | Да, в случае необходимости | |
| Краснуха | Нет | Обязательная вакцинация на этапе планирования беременности |
| Столбняк/дифтерия/коклюш | Да, в случае необходимости | |
| Оспа | Нет | |
| Ветряная оспа | Нет | |
| COVID-19 | Да | Начиная с 22 недели беременности |
Что актуально сегодня
Беременные женщины подвержены повышенному риску тяжёлых осложнений гриппа и госпитализации. Тяжесть гриппа возрастает с каждым триместром, и наиболее высокая заболеваемость наблюдается у беременных с сопутствующими заболеваниями, такими как нарушения обмена веществ и хронические заболевания легких. Инфицирование гриппом во время беременности связано с неблагоприятными перинатальными исходами. Кроме того, дети в возрасте до 6 месяцев подвержены высокому риску тяжёлого гриппа и связанных с ним осложнений с высокими показателями госпитализации и смертности. На сегодняшний день ни одна вакцина против гриппа не одобрена для использования у детей младше 6 месяцев. Таким образом, защиты детей в первые месяцы жизни можно добиться только вакцинацией беременных женщин.
Неживые вакцины против SARS-CoV-2 на основе мРНК или аденовирусных векторов не вызывают больших опасений относительно безопасности для женщины и ребенка, в том числе относительно тератогенного действия. По мере того, как накапливаются данные относительно безопасности и эффективности вакцин против SARS-CoV-2 у беременных женщин, всё большее число национальных регуляторных органов и профессиональных сообществ во всём мире рекомендуют рутинную вакцинацию беременных и кормящих женщин.
Вакцинацию следует проводить с использованием препарата
«Гам-Ковид-Вак (Спутник V)», начиная с 22 недель беременности.
Беременность - самый волнующий период в жизни женщины, когда каждый день она желает получить максимум информации о том, как развивается внутри нее новая жизнь. И это происходит довольно быстрыми темпами, за 280 дней из нескольких клеток развивается маленький человечек. Каждую неделю беременности у будущего ребенка усовершенствуются органы и системы, он приобретает новые навыки и умения.
Безусловно, будущая мама на интуитивном уровне чувствует, как развивается и как чувствует себя малыш в ее животе. А для более ясной картины все же надо иметь краткое представление о внутриутробном развитии малыша по неделям:
1-4 неделя - беременность наступает обычно на 14-й день менструального цикла, после оплодотворения яйцеклетка прикрепляется к стенке матки, происходит образование нервной системы, мозга и сердца малыша. Формируется позвоночник и мышцы. На 4 недели длина эмбриона достигает 2-3 мм, уже можно определить ножки, ручки, ушки и глаза малыша.
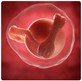
5-8 неделя - в этот период женщины обнаруживают, что беременны и делают подтверждающий тест. На 6 недели на УЗИ можно увидеть 5 пальцев на руке ребенка и различить его осторожные движения. Сердце его уже бьется, но с частотой превышающий в 2 раза ритм сердечных ударов мамы.
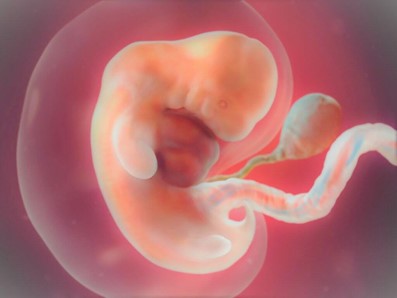
На 7-8 недели оформляется лицо ребенка, начинает развиваться его костная система. Вес его достигает 4 граммов, рост около 3 см. В этот период беременности многих женщин начинает тошнить по утрам.
9-12 недель - малыш уже может сгибать пальчики на руках, он теперь умеет выражать свои эмоции: щурится, морщит лоб и глотает. Содержание гормонов в крови беременной в этот период резко возрастает, что сказывается на настроении и самочувствии женщины. В 11 недель малыш реагирует на шум, тепло и свет. Он чувствует прикосновение и боль. В 12 недель по результатам УЗИ врач точно может определить срок родов и оценить, нет ли отклонений в развитии малыша. Трехмесячный младенец в утробе мамы очень активен, он легко отталкивается от стенки матки, сосет большой пальчик и реагирует на внешние раздражители. Весит он уже 28 грамм, а рост у него около 6 см.
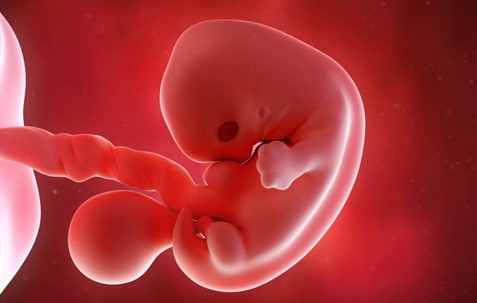
13-16 недель - у ребенка формируются половые органы, поджелудочная железа начинает вырабатывать инсулин. Его сердце уже перекачивает 24 литра крови в сутки. На голове малыша есть волосы, он умеет уже открывать рот и гримасничать. В этот период маме надо стараться контролировать свои эмоции и оставаться спокойной в любых ситуациях. Все, что она чувствует, уже передается малышу. Если ей плохо, то ребенок тоже расстраивается.
17-20 недель - это особенно волнующий период для будущей мамы, так как на 18 -20 неделе она начинает чувствовать, как ребенок шевелится. К этому времени длина малыша достигает 21 см, вес его 200 гр. Он уже слышит шум и немного видит. В этот период следует каждый день разговаривать с малышом и петь ему песенки. Он уже слышит голос мамы и успокаивается, когда с ней все в порядке. Живот у беременной женщины на 20 недели становится заметным.
21-24 неделя - малыш в этом возрасте умеет причмокивать ртом и начинает внимательно изучать свое тело. Он трогает лицо, голову и ноги руками. Но выглядит он еще сморщенным и красным из-за отсутствия подкожной жировой прослойки. Вес малыша около 0,5 кг, рост 30 см. Ему уже не нравится, когда мама долго сидит в одном положении. Он усиленно шевелится, чтобы заставить ее подняться с места. С этого времени маме надо следить за своим рационом, хорошо питаться и больше гулять на свежем воздухе.
25-28 недель - ребенок, родившийся в этот период, имеет реальные шансы выжить. У него глаза уже открыты, есть ресницы, он сжимает и разжимает ручки. Весит он к 28 недели около 1 кг и сильно радуется, когда папа поглаживает живот мамы. Ему нравится слушать музыку и спокойную беседу родителей.
29-32 недели - теперь малыш четко различает голоса мамы и папы. Он быстро набирает в весе и к 32 недели весит уже больше 1,5 кг при росте 40 см. У малыша кожа уже подтянутая, а под ней имеется жирок.
32-40 недель - ребенок разворачивается головой вниз и готовится к рождению. Каждую неделю он теперь набирает 200-300 грамм веса и к рождению достигает 2,5 - 4 кг. За весь период внутриутробного развития у малыша сильно подросли ногти и волосы, в его кишечнике накопились отходы жизнедеятельности. На 40 недели у многих женщин начинаются схватки, и приходит время рожать. Если этого не происходит, то это говорит о том, что малыш «засиделся» и усиленно набирает вес. По статистике, только 10% женщин дохаживают до 42-ой недели беременности, после этого срока гинекологи уже стимулируют роды.
Организм женщины за время беременности полностью меняется. И действительно интересно, полезно ли вынашивать и рожать ребенка?
Как правило, в этот период у женщины исчезают гинекологические заболевания, связанные с гормональными нарушениями.
Большинство девушек, страдающих болезненными месячными, после беременности и родов смогут вздохнуть спокойно. Чаще всего болезненные спазмы уходят в забвение. Это связано с изменением гормонального фона у молодой мамы.
Заботясь о будущем малыше, женщина старается питаться полезными продуктами, что положительно сказывается на общем состоянии организма беременной. Как правило, будущая мама избавляется от вредных привычек, если таковые имелись до беременности. Такой отказ тоже положительно влияет на весь организм.
Можно посетить курсы для будущих родителей, где есть возможность завести новые знакомства, которые разделяют общие интересы. Что впоследствии может стать крепкой дружбой или возможно перерасти в деловые отношения.
Налаживаются замечательные отношения с близкими людьми, в особенности с мужем. Сами отношения становятся намного теплее и нежнее.
Беременность омолаживает организм женщины, особенно это касается мамочек после 35-40 лет. После рождения ребенка они вновь ощущают себя молодыми. Это и неудивительно, за время беременности изменился гормональный фон, что положительно влияет на месячный цикл и внешний вид. Беременность и роды в зрелом возрасте восстанавливают регулярность менструаций, если с этим были проблемы.
Нормальные роды — своевременные роды одним плодом, начавшиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предложении, после которых родильница и новорожденный находятся в удовлетворительном состоянии.
Объективньши признаками родов являются: сокращения матки с определенной регулярностью (во время активной фазы не менее 3-х схваток за 10 мин) и структурные изменения шейки матки (укорочение-сглаживание-раскрытие).
Роды состоят из 3-х периодов. Первый период родов — время от начала родов до полного раскрытия маточного зева.
Первый период родов состоит из латентной и активной фазы. Латентная фаза характеризуется сокращениями матки (нередко болезненными), сглаживанием и прогрессирующим раскрытием маточного зева до 5 см. Активная фаза характеризуется регулярными болезненными сокращениями матки, более быстрым раскрытием маточного зева от 5 см до полного раскрытия. Максимальная продолжительность латентной фазы у первородящих не более 20 часов, у повторнородящих -14 часов. Продолжительность активной фазы обычно не превышает 12 часов в первых родах и 10 часов в последующих родах.
Второй период родов — время от полного раскрытия маточного зева до рождения плода. Продолжительность второго периода при первых родах обычно не более 3 часов, при повторных — не более 2 часов. Продолжительность второго периода может увеличиться еще на 1 час при эпидуральной анальгезии и составлять 4 часа у первородящих и 3 часа у повторнородящих пациенток.
Третий период родов — время от рождения плода до рождения последа. В 90% третий период родов завершается в течение 15 минут, еще в 7% — в течение 30 минут после рождения плода.
- Предлежание плаценты (полное, неполное с кровотечением);
- Преждевременная отслойка нормально расположенной плаценты;
- Предыдущие операции на матке (два и более КС, одно КС в сочетании с другими относительными показаниями, миомэктомия (за исключением субмукозного расположения миоматозного узла и субсерозного на тонком основании), операции по поводу пороков развития матки в анамнезе);
- Неправильные положение и предлежание плода (поперечное, косое положения, тазовое предлежание плода с предполагаемой массой 3600 г и более, а также тазовое предлежание в сочетании с другими относительными показаниями к КС, лобное, лицевое, высокое прямое стояние стреловидного шва);
- Многоплодная беременность (при любом неправильном положении одного из плодов, тазовое предлежание 1-го плода); фето-фетальный трансфузионный синдром. При головном предлежании 1-го плода эффект планового кесарева сечения в снижении перинатальной заболеваемости и смертности для второго плода неизвестен, поэтому в этом случае кесарево сечение не должно проводиться рутинно. Если предлежание 1-го неголовное, то эффект планового кесарева сечения в улучшении исходов так же неизвестен, однако в данном случае необходимо плановое кесарево сечение.
- Беременность сроком 41 нед и более при отсутствии эффекта от подготовки к родам;
- Плодово-тазовые диспропорции (анатомически узкий таз II-III степени сужения, деформация костей таза, плодово-тазовые диспропорции при крупном плоде, клинический узкий таз); Пельвиометрия не используется для принятия решения о способе родоразрешения. Определение размеров плода клинически и по ультразвуковым данным не может точно выявить плодово-тазовую диспропорцию
- Анатомические препятствия родам через естественные родовые пути (опухоли шейки матки, низкое (шеечное) расположение большого миоматозного узла, рубцовые деформации шейки матки и влагалища после пластических операций на мочеполовых органах, в т.ч. зашивание разрыва промежности III степени в предыдущих родах);
- Угрожающий или начавшийся разрыв матки;
- Преэклампсия тяжелой степени, HELLP синдром или эклампсия при беременности и в родах (при отсутствии условий для родоразрешения per vias naturales);
- Соматические заболевания, требующие исключения потуг (декомпенсация сердечно-сосудистых заболеваний, осложненная миопия, трансплантированная почка и др.);
- Дистресс плода (острая гипоксия плода в родах, прогрессирование хронической гипоксии во время беременности при «незрелой» шейке матки, декомпенсированные формы плацентарной недостаточности);
- Выпадения пуповины;
- Некоторые формы материнской инфекции: — при отсутствии лечения ВИЧ-инфекции во время беременности или при вирусной нагрузке более 1000 копий/мл, — при гепатите В нет доказательств, что плановое кесарево сечение снижает риск передачи инфекции новорожденному, поэтому оно не требуется. Передача гепатита В может быть снижена при назначении ребенку иммуноглобулина и вакцинации. При гепатите С не требуется плановое кесарево сечение, т.к. риск передачи инфекции не снижается. Женщины с первичным генитальным герпесом в III триместре должны быть родоразрешены путем планового кесарева сечения. Женщины с рецидивирующим ВПГ должны быть информированы о недоказанном эффекте планового кесарева сечения в плане передачи новорожденному, и плановое кесарево сечение не требует рутинного применения
- Некоторые аномалии развития плода (гастрошизис, омфалоцеле, крестцово-копчиковая тератома больших размеров и др.) и нарушение коагуляции у плода
Готовим материал к публикации
Готовим материал к публикации

Сегодня партнёрские роды – довольно распространённое явление. В России они появились значительно позже, чем в Европе и Америке, но достаточно быстро набрали свою популярность. Попробуем разобраться, почему.
Партнёрские роды по-другому называют семейно-ориентированными родами. Если обычно женщина рожает в одиночку, находясь под присмотром акушеров и гинекологов, то партнёрские роды допускают присутствие близкого человека рядом с роженицей на протяжении всего периода родов. Чаще всего это муж, но в качестве партнёра может быть и любой другой человек: мама, сестра, близкая подруга или же психолог. Главное, чтобы рядом с этим человеком женщина чувствовала себя комфортно.
Именно благодаря тому, что рядом с роженицей находится помощник, который выполняет её просьбы, контролирует состояние и поддерживает настрой, она полностью концентрируется на родовом процессе, что может сделать его комфортным и даже приятным. Поэтому такие роды рекомендуют многие врачи, психологи, а также рожавшие таким образом женщины.
Каковы задачи партнёра на семейно-ориентированных родах?
Стоит отметить, что партнёрские роды – это не своеобразное развлечение. Будучи подготовленным к данному процессу, партнёр оказывает роженице моральную поддержку и помощь в случае необходимости, а не просто наблюдает роды со стороны.
Женщину нужно сопроводить в приёмное отделение родильного дома, когда у неё начались схватки либо же отошли воды со слизистой пробкой. При этом желательно, чтобы она не была вынуждена тащить все собранные сумки самостоятельно, а их достаточно много, и они могут быть тяжёлыми.
Некоторые женщины, особенно если они рожают впервые, могут эмоционально воспринять начало родов и запаниковать. В таком случае роженицу необходимо успокоить, проследить, все ли вещи собраны и оперативно выдвигаться в роддом. Партнёр должен действовать спокойно и без лишней суеты, чтобы лишний раз не нервировать женщину.
На протяжении родов партнёр контролирует состояние и самочувствие роженицы, чтобы позвать медицинский персонал при необходимости.
В процессе родов женщина сильно устаёт и не в состоянии контролировать ситуацию. Поэтому на партнёра возлагается обязанность отмечать время схваток и интервал между ними, а также следить, чтобы роженица ходила в туалет. Иногда женщины испытывают сильные болевые ощущения, но не дифференцируют их, а они могут быть вызваны из-за того, что мочевой пузырь наполнен. Партнёр ежечасно предлагает роженице сходить в туалет. При этом желательно сопровождать её туда, чтобы поддержать, если по пути женщину застанет схватка.
По просьбе роженицы нужно дать ей попить. Не стоит забывать, что многих женщин во время родов одолевает жажда, поэтому в роддом с собой необходимо взять достаточное количество воды.
Чтобы периоды родов быстрее сменяли друг друга, врачи рекомендуют больше ходить и использовать фитбол. В процессе ходьбы или упражнений может начаться схватка, поэтому женщина может потерять равновесие. Нужно быть рядом с роженицей во время выполнения физических нагрузок, чтобы поддержать её.
Партнёр чётко должен выполнять указания врачей, чтобы не помешать их деятельности. Не нужно высказывать собственное мнение, что-то советовать и мешать медицинскому персоналу выполнять свою работу. Врачи знают, как вести роды и что лучше сделать для рождения здорового малыша, а излишняя суета их только отвлекает.
Ну и, конечно, первоочередная задача – обеспечение спокойствия и комфорта для женщины. Нужно разговаривать с роженицей, держать её за руку, а также можно выполнять дыхательные упражнения во время схваток вместе с ней и делать ей массаж. Со специальными массажными техниками для рожениц можно ознакомиться на подготовительных курсах, а также при помощи различных обучающих материалов.
 Исключительно грудное вскармливание — грудное вскармливание без докармливания другой едой или допаивания, в том числе и водой (за исключением лекарств или витаминов и минеральных добавок; допускается также сцеженное или донорское грудное молоко, в том числе обогащенное). Преимущественно грудное вскармливание — грудное вскармливание с допаиванием водой.
Исключительно грудное вскармливание — грудное вскармливание без докармливания другой едой или допаивания, в том числе и водой (за исключением лекарств или витаминов и минеральных добавок; допускается также сцеженное или донорское грудное молоко, в том числе обогащенное). Преимущественно грудное вскармливание — грудное вскармливание с допаиванием водой.
Грудное вскармливание — исключительно грудное вскармливание, либо преимущественно грудное вскармливание.
Смешанное вскармливание — кормление ребенка грудным молоком (в том числе материнским сцеженным или донорским) в любом сочетании с адаптированной молочной смесью.
Искусственное вскармливание — кормление ребенка только детскими молочными смесями.
Термин «грудное вскармливание» является общепринятым и, в отличие от термина «естественное вскармливание», более широким понятием. Он подразумевает кормление ребенка не только непосредственно из груди матери («естественное вскармливание»), но и сцеженным материнским или донорским молоком.
Организация грудного вскармливания
В ноябре 2017 г. ВОЗ выпустила новое руководство, в котором обновила рекомендации по поддержке грудного вскармливания. В документе была подтверждена важность раннего начала грудного вскармливания и внесено уточнение о его начале в течение первого часа после рождения ребенка, а также контакта кожа-к-коже (в первые 10 мин после родов), продолжительностью не менее 2 ч, которые должны осуществляться под наблюдением медперсонала. Десять шагов успешного грудного вскармливания (ВОЗ, обновление 2018)
-
- В полной мере соблюдать Международный кодекс маркетинга заменителей грудного молока и соответствующие резолюции Всемирной ассамблеи здравоохранения.
- Иметь зафиксированную в письменном виде политику в отношении практики грудного вскармливания и доводить ее до сведения всего медико-санитарного персонала.
- Создать постоянный мониторинг и систему управления данными.
- Обеспечить наличие у персонала достаточных знаний, компетентности и навыков в вопросах поддержки грудного вскармливания.
- Информировать всех беременных женщин и их семьи о важности и методах грудного вскармливания.
- Содействовать немедленному и непрерывному контакту «кожа-к-коже» и поддерживать матерей начинать грудное вскармливание как можно быстрее после рождения ребенка.
- Помогать матерям начать и сохранять грудное вскармливание и преодолевать возникающие трудности.
- Не давать новорожденным, находящимся на грудном вскармливании, никакой иной пищи или жидкости, кроме грудного молока, за исключением случаев медицинских показаний.
- Практиковать совместное пребывание матери и новорожденного 24 ч в сутки.
- Поддерживать матерей своевременно распознавать сигналы ребенка о его готовности к кормлению.
- Информировать матерей по вопросам использования и рисков применения бутылочек для кормления, сосок и пустышек.
- После выписки из родильного дома родители должны иметь возможность получать своевременную поддержку в вопросах грудного вскармливания.
В документе также отмечено, что в случае временного разлучения матери со своим ребенком ее необходимо обучить технике сцеживания грудного молока как способу поддержания лактации, а для докорма по медицинским показаниям у доношенных младенцев может быть использована чашка, ложка, либо бутылка с соской. В Российской Федерации поддерживаются основные принципы ВОЗ по поддержке грудного вскармливания. В родильном доме с целью успешного становления достаточной по объему и продолжительности лактации необходимо:
- выкладывать здорового обнаженного новорожденного ребенка на живот или грудь матери после неосложненных родов на срок от 40 мин до 2 ч (ребенок должен быть обсушен, укрыт теплой сухой пеленкой и/или одеялом, на голову должна быть надета шапочка);
- первичную обработку новорожденного, антропометрию и пеленание проводить не менее чем через 1 ч от момента рождения, после контакта с матерью;
- обучать матерей технике кормления ребенка грудью и сохранению лактации даже в случае временного (по медицинским показаниям) разделения матери и ребенка (Методическое письмо Министерства здравоохранения и социального развития РФ от 13.07.2011).
Необходимо обеспечивать преемственность в работе женской консультации, акушерского стационара, детской поликлиники и детского стационара. Важно исключить рекламу заменителей грудного молока, бутылочек, пустышек и сосок в медицинской организации (памятки, буклеты, лекции и беседы, бесплатное распространение образцов и др.).
С целью осуществления свободного вскармливания «по требованию» здоровый ребенок после рождения должен переводиться вместе с матерью в палату совместного пребывания. Показано, что при свободном вскармливании объем лактации превышает таковой при вскармливании по часам. Раннее прикладывание к груди и кормление «по требованию» являются ключевыми факторами обеспечения полноценной лактации и способствуют становлению тесного психоэмоционального контакта между матерью и ребенком. В этот период крайне важно не докармливать ребенка молочной смесью, введение которой сравнимо с «метаболической катастрофой». В первые недели жизни новорожденного целесообразно придерживаться свободного вскармливания, прикладывая ребенка к груди не реже чем через 1,5–2 ч днем и через 3–4 ч ночью. В ночное время в крови у женщины повышается концентрация пролактина, который способствует синтезу грудного молока. Это особенно важно в период становления лактации. В дальнейшем, на фоне полноценной лактации, мать и ребенок выбирают комфортное для них «расписание», при котором дневные кормления осуществляются, как правило, через 2,5–3,5 ч, а ночной интервал увеличивается. Ночью в грудном молоке значимо повышается концентрация мелатонина — основного гормона, регулирующего сон. Важно помнить, что плач ребенка не всегда обусловлен чувством голода и может быть вызван другими причинами: например, потребностью в контакте с матерью, младенческими коликами, дискомфортом, переменой обстановки, перегревом или охлаждением ребенка, болью и др. Принято считать, что в процессе каждого кормления первые порции молока («переднее» молоко) содержат больше углеводов, а последние («заднее» молоко) богаты жиром. Однако исследования показали, что в течение одного кормления синтезируется молоко одного состава, но при длительных перерывах между кормлениями часть жировых глобул оседает на стенках молочных протоков, поэтому в полости остается обедненное по жировому компоненту «переднее молоко», которое ребенок и высасывает в начале кормления. По мере продолжения сосания жировые глобулы начинают отрываться от стенок и смешиваются с молоком, «делая» его более жирным. Именно поэтому в «задних» порциях молока концентрация жира выше. Различия в составе молока касаются и гормонов, в частности грелина и лептина, принимающих участие в регуляции аппетита. В первых порциях молока содержится больше грелина, стимулирующего аппетит, а в последующих — лептина — гормона насыщения. При частом прикладывании ребенка к груди, а также частой смене груди во время одного кормления, разделение на «переднее» и «заднее» молоко практически нивелируется.
В роддоме медицинский персонал (консультанты по грудному вскармливанию) должен обучить женщину правильному прикладыванию ребенка к груди. В начале становления лактации важно избежать раздражения и трещин сосков, затрудняющих процесс кормления. Единственно доказанным фактором риска появления трещин сосков является неправильная техника кормления. При необходимости остановить кормление матери следует аккуратно ввести свой палец в угол рта ребенка и осторожно освободить грудь, чтобы предупредить травматизацию соска. Дополнительным фактором, способствующим возникновению трещин, является мытье груди до и после кормления. При этом смывается защитная смазка, выделяемая железами Монтгомери. В связи с этим вполне достаточным считается прием гигиенического душа 1–2 раз в день. Препятствовать эффективному сосанию может короткая уздечка языка у новорожденного. В таких ситуациях ее необходимо подрезать в условиях стационара или стоматологического кабинета.
Гипогалактия и показания к введению докорма
Первоначальная потеря (8–10%) массы тела новорожденного ребенка не является абсолютным показанием к введению ему докорма адаптированной смесью. Для более точной оценки динамики массы тела можно использовать данные, полученные при обследовании более 160 000 здоровых детей , которые свидетельствуют, что при оптимальной поддержке грудного вскармливания первоначальная убыль массы тела составляет в среднем 5,5% (при этом после вагинальных родов — меньше, чем после оперативных). На основании полученных результатов были разработаны почасовые номограммы потери массы тела для здоровых новорожденных, согласно которым первоначальная потеря массы тела не должна превышать 75-й центиль, или 5–6% через одни сутки после рождения, 7–8% — через двое суток, 9–10% — через трое суток и более (рис. 3.1). При более высоких значениях убыли первоначальной массы тела ставится вопрос о назначении докорма.
Возможные показания к введению докорма в раннем неонатальном периоде со стороны ребенка:
- гипогликемия, в том числе бессимптомная (клинический протокол «Диагностика и лечение гипогликемии новорожденных», 2015);
- симптомы, указывающие на недостаточное потребление молока (протокол Международной академии медицины грудного вскармливания, 2017):
- клинические или лабораторные признаки обезвоживания (вялость, сухость слизистых оболочек, урежение мочеиспусканий, повышение уровня натрия в сыворотке крови);
- потеря массы тела ниже 75-го перцентиля (начиная с рождения), а также после 5 сут более чем на 8–10%;
- гипербилирубинемия, связанная с недостаточным потреблением грудного молока (начинается на 2–5-й день жизни, сопровождается потерей массы, задержкой стула и недостаточным мочеиспусканием);
- стул менее 4 раз за первые 4 сут жизни или продолжение отхождения мекония на 5-е сут.
Со стороны матери:
- отсроченная лактация;
- первичная железистая недостаточность (первичная гипогалактия встречается менее чем у 5% женщин);
- патология грудных желез; операции, ведущие к недостаточной выработке молока;
- нестерпимая боль во время кормления, не связанная ни с какими вмешательствами;
- тяжелые хронические заболевания матери, оказывающие влияние на лактацию (эндокринные и др.).
Выбор докорма
Предметом первого выбора для докорма следует считать сцеженное материнское молоко (молозиво), которое необходимо использовать в случаях неэффективного сосания: при вялости ребенка, втянутом или крупном соске и других проблемах, возникающих при кормлении. Лишь при отсутствии молозива (молока) в груди матери после кормления для докорма ребенка используется адаптированная молочная смесь или гипоаллергенная смесь, если ребенок находится в группе риска по развитию аллергических заболеваний. Ряд отечественных и зарубежных педиатрических школ считают, что гипоаллергенным смесям следует отдавать предпочтение, учитывая высокую проницаемость кишечного барьера в первые 7–10 дней жизни ребенка. Обоснованным является индивидуальный подход: в каждом конкретном случае медицинский работник должен определить, превышают ли клинические преимущества использования смеси потенциальные негативные последствия ее применения. В соответствии с протоколом Международной академии медицины грудного вскармливания (ABM Clinical Protocol #3, 2017), для выбора докорма рекомендован следующий подход:
- предметом первого выбора должно быть сцеженное материнское молоко;
- при недостаточном объеме материнского молозива (молока) следует отдавать предпочтение донорскому молоку (при его наличии);
- при отсутствии донорского молока адаптированные смеси на основе гидролизата белка являются наиболее предпочтительными по сравнению со стандартными молочными смесями, так как они исключают ранний контакт с цельным коровьим молоком и способствуют более быстрому снижению уровня билирубина.
Кормление ребенка сцеженным грудным молоком
В случае раздельного пребывания матери и ребенка или невозможности прикладывания ребенка к груди мать следует обучить технике ручного или аппаратного сцеживания и начать его в первый час после рождения ребенка. Медицинские показания для кормления ребенка сцеженным грудным молоком (или противопоказания к кормлению непосредственно из груди матери)
- тяжелое состояние новорожденного; • отдельные врожденные пороки развития челюстнолицевого аппарата,
- гестационный возраст менее 32 нед;
- затянувшаяся гипербилирубинемия (более 3 нед), связанная с составом грудного молока (отдельные компоненты грудного молока снижают активность ферментов, участвующих в конъюгации непрямого 25 билирубина), когда уровень билирубина превышает 250 мкмоль/л; при этом с лечебно-диагностической целью возможно кормление ребенка сцеженным пастеризованным грудным молоком в течение 1–3 сут;
- болезни ребенка, связанные с нарушением аминокислотного обмена (фенилкетонурия, тирозинемия, болезнь кленового сиропа, другие аминоацидопатии и органические ацидурии), когда сцеженное молоко используется в сочетании со специализированным лечебным продуктом и строго дозируется.
Выделяют ряд состояний, требующих частичного или полного кормления ребенка сцеженным грудным молоком: выход женщины на работу/учебу, кормление близнецов (при невозможности одновременного кормления из груди), наличие трещин сосков и др. При вскармливании сцеженным грудным молоком для сохранения лактации необходимо регулярное, максимально полное сцеживание молока из двух молочных желез, не реже каждых 3–3,5 ч. Установлена микробиологическая безопасность сцеженного грудного молока для грудного ребенка при условии соблюдения всех правил его сбора и сроков хранения. Замороженное грудное молоко по питательной ценности лишь незначительно уступает нативному молоку. Его биологическая ценность также находится на достаточно высоком уровне.
Индивидуальный банк грудного молока является удобным и современным способом сохранения грудного вскармливания у ребенка в различных жизненных ситуациях, не позволяющих осуществлять полноценное кормление из груди матери. Индивидуальный банк грудного молока представляет собой запасы замороженного материнского грудного молока, размещенные порционно в стерильные емкости, хранящиеся при низких температурах в бытовой морозильной камере холодильника (-18…-20°C) и готовые к использованию для кормления ребенка.
- Обработка рук и груди перед сцеживанием. Перед сцеживанием необходимо вымыть руки с мылом, мытье молочной железы не является обязательным.
- Техника сцеживания. Разница в степени микробного загрязнения молока, полученного путем ручного или аппаратного сцеживания, отсутствует. Нет необходимости удалять первые капли молока в начале сцеживания: они не являются более контаминированными, чем последующие порции.
- Хранение. Сцеживание и сбор грудного молока осуществляется в специальные стерильные индивидуальные емкости (контейнеры) из стекла, полипропилена (в том числе мягкого), не содержащего бисфенола A, или другого разрешенного пищевого пластика. Емкости со сцеженным молоком должны быть промаркированы (дата сцеживания). Допускается хранение закрытых емкостей с молоком:
- при комнатной температуре в течение 4 ч;
- в холодильнике при температуре 4 ± 2°С не более 24 ч; • в морозильной камере при температуре -18°C в течение 3–12 мес (оптимально не более 3 мес). Хранящиеся в холодильной камере емкости со сцеженным молоком можно дополнять до объема 150 мл новыми порциями грудного молока в течение не более чем 24 ч от момента сцеживания первой порции. Свежесцеженное молоко может быть добавлено только после его предварительного охлаждения в холодильной камере. Не следует заполнять контейнер до самого верха, так как во время замораживания объем молока несколько увеличивается. Особый запах хранящегося молока (связанный с незначительным гидролизом жира и окислением жирных кислот) и возможное его расслоение не является признаком его недоброкачественности.
- Размораживание. Размораживать емкости с грудным молоком следует в холодильнике при температуре 4 ± 2°C до полного его оттаивания с последующим подогревом до температуры кормления под струей теплой воды или в емкости с теплой водой (при температуре не более 37–40°C), а также в подогревателе для детского питания. Медленное размораживание молока приводит к меньшей потере жира. Размораживание в микроволновой печи не запрещено, но может приводить к неравномерному разогреву и частичному снижению активности иммунных факторов в молоке. Размороженное и подогретое молоко следует использовать сразу, повторное замораживание молока и его хранение в холодильнике до следующего кормления недопустимо. Недопитое ребенком молоко через 1–2 ч после кормления следует вылить. Не подвергавшееся подогреву размороженное грудное молоко допускается хранить в холодильнике при температуре 4 ± 2°C не более 24 ч.
Противопоказания к грудному вскармливанию
В соответствии с рекомендациями ВОЗ, женщины с вирусом иммунодефицита человека (ВИЧ) могут кормить ребенка грудью, если они получают антиретровирусную терапию. В Российской Федерации ВИЧ-инфицирование матери является абсолютным противопоказанием для кормления ребенка грудным молоком. Также ребенок не прикладывается к груди матери из группы высокого риска, не прошедшей 3-кратного дородового тестирования на ВИЧ, до момента получения отрицательного результата в родильном доме (Рекомендации по проведению профилактики передачи ВИЧ-инфекции от матери к ребенку, 2015).
Абсолютными противопоказаниями являются острые психические расстройства у женщин, особо опасные инфекции (тиф, холера и др.), открытая форма туберкулеза, а также носительство Т-лимфотропного вируса.
Возможными противопоказаниями к грудному вскармливанию со стороны матери являются следующие состояния или заболевания: эклампсия, обильное кровотечение во время родов и послеродовом периоде, выраженная декомпенсация при хронических заболеваниях сердца, легких, почек, печени, тяжелое состояние женщины при инфекционных заболеваниях. Такие заболевания кормящей матери, как краснуха, ветряная оспа, корь, эпидемический паротит, простой герпес, острые кишечные и респираторно-вирусные инфекции, если они протекают без выраженной интоксикации, не являются противопоказанием к кормлению грудью при соблюдении правил общей гигиены. Однако при наличии герпетических высыпаний на коже в области груди кормление из нее временно прекращается. При цитомегаловирусной инфекции вирус активно выделяется с грудным молоком, но заболевание у ребенка протекает, как правило, кратковременно и бессимптомно, поэтому, согласно международным рекомендациям, серопозитивные матери могут кормить грудью доношенных детей (польза превышает риск негативных последствий). При гепатите В у женщин грудное вскармливание возможно при проведении вакцинации в сочетании с введением специфического иммуноглобулина после рождения ребенка. Вероятность инфицирования вирусом гепатита С через грудное молоко минимальна. Но при остром течении гепатита В и С, а также в случае развития мастита или при кровоточивости сосков грудное вскармливание следует временно прекратить. Мать может кормить грудью при закрытой форме туберкулеза, если ребенок привит, а женщина получает соответствующее лечение препаратами, не имеющими противопоказаний для грудного вскармливания.
Не рекомендуется прекращать кормление ребенка грудью и при маститах в сочетании с проводимым лечением матери, которое совместимо с грудным вскармливанием.
Противопоказаниями к кормлению грудью является прием матерью ряда лекарственных средств, не совместимых с грудным вскармливанием. Если лекарственное средство/ биологическая активная добавка входит, согласно инструкции и Государственному реестру лекарственных средств , в категорию «противопоказаны к кормлению грудью» — грудное вскармливание следует прекратить на период приема данного средства. В случаях когда в инструкции указано «назначать с осторожностью» при кормлении грудью — вопрос о продолжении грудного вскармливания должен быть решен в индивидуальном порядке. Во время приема медикаментозных препаратов матерью необходимо внимательное наблюдение за ребенком с целью своевременного обнаружения их побочных эффектов.
Учитывая негативное воздействие табачного дыма, смолы и никотина на организм ребенка и лактацию, курящим женщинам в период лактации важно отказаться от курения. Никотин и его активный метаболит — котинин — выделяются с грудным молоком и не исчезают из него в течение суток. Никотин может снижать объем вырабатываемого молока и тормозить его выделение, а также вызывать у ребенка беспокойство, кишечные колики и приводить к низким темпам нарастания массы тела. У курящих женщин понижен уровень пролактина, что может сокращать период лактации, также снижена концентрация микронутриентов в грудном молоке по сравнению с некурящими. Содержание вредных веществ в грудном молоке будет меньше, если женщина выкуривает сигарету сразу после кормления грудью, а не до него. Не должны кормить ребенка грудью матери, страдающие алкогольной и наркотической зависимостью.
Возможна организация грудного вскармливания и при оперативных родах. Если операция проводилась под спинальной или эпидуральной анестезией, прикладывание ребенка к груди осуществляется непосредственно в родовом зале, при наркозе матери — через 4–6 ч после окончания его действия. Если ребенок не может быть приложен к груди в эти сроки, важно организовать сцеживание молозива в первые 6 часов после родов.
Абсолютные противопоказания к грудному вскармливанию со стороны ребенка:
- классическая галактоземия и подозрение на ее наличие (до момента получения результата неонатального скрининга);
- врожденная алактазия;
- глюкозо-галактозная мальабсорбция;
- болезнь включений микроворсинок, врожденная пучковая энтеропатия;
- нарушение окисления жирных кислот с различной длиной цепи.
Продолжительность грудного вскармливания. ВОЗ и ЮНИСЕФ уделяют большое внимание продолжению грудного вскармливания у детей старше одного года жизни, рекомендуя поддерживать этот процесс до двух лет и более. В документах Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (European Society of Paediatric Gastroenterology, Hepatology and Nutrition, ESPGHAN) указано, что оптимальную продолжительность грудного вскармливания каждая пара мать-ребенок определяет для себя самостоятельно. По мнению некоторых отечественных педиатров, продолжительность грудного вскармливания может составлять 1,5–2 года при условии кратности прикладывания к груди на втором году жизни не более 2–3 раз/сут. Прекращать грудное вскармливание не рекомендуется во время болезни ребенка и других стрессорных ситуаций.
Законом Тамбовской области от 01.04.2015 №516-3 «Об обеспечении полноценным питанием беременных женщин, кормящих матерей, а также детей в возрасте до 3-х лет в Тамбовской области» предусмотрено обеспечение сухими молочными смесями и кашами, обогащенными витаминами и микронутриентами, детей до трех лет, находящихся на смешанном или искусственном вскармливании, при наличии медицинских показаний (гипотрофии, анемии, нарушения микробиоциноза кишечника) и имеющих среднедушевой доход ниже величины прожиточного минимума, установленной в Тамбовской области.
В перечень медицинских показаний для бесплатного обеспечения питанием включены основные заболевания детей раннего возраста, при которых сбалансированное питание является одним из методов комплексного лечения.
Порядок обеспечения бесплатным питанием указанных категорий граждан, а также рекомендуемый перечень продуктов питания для детей в возрасте до трёх лет, количество продуктов в зависимости от возраста ребенка определены постановлением администрации Тамбовской области от 13.05.2015 № 460 «Об утверждении порядка обеспечения полноценным питанием беременных женщин, кормящих матерей, а также детей в возрасте до трех лет при наличии медицинских показаний по заключению врачей», в соответствии с которым право на обеспечение питанием имеют дети в возрасте до 3-х лет, находящиеся на смешанном и искусственном вскармливании, при наличии медицинских показаний и справки, подтверждающей, что среднедушевой доход семьи ниже величины прожиточного минимума, установленной в Тамбовской области (далее справка о доходах).
Обеспечение питанием осуществляется через аптеки (аптечные пункты) области по рецепту врача, осуществляющего диспансерное наблюдение за ребенком.

